Corona
Navigation: Startseite - Aktuelles - Mitglieder - Sitzungsprotokolle - Pressemitteilungen - Dokumente - Podcast - Forum - Leseforum - Externa
_________________________________________________
Diese Seite wurde ab Februar 2021 eingerichtet. Danach wurden neue wissentschaftliche Ergebnisse aufgenommen. Hier werden molekularbiologische Grundlagen des SARS-Virus gezeigt - zum Verständnis von Wirkmechanismen, Therapie, Impferfolg.
_________________________________________________
Die Corona-Pandemie nervt, und das in vielerlei Hinsicht. Da ergeben sich einige Fragen:
- Wo kommt SARS-Cov2 auf einmal her?
![Bindestelle]()
- Wie funktioniert Corona?
- Warum gibt es immer gefährlichere Varianten?
- Gibt es gescheite Medikamente - warum funktioniert bisher kaum etwas?
- Wird die Impfung das Virus besiegen? Was hilft gegen Omikron?
- Was kann ich selber tun?
1. Wo kommt SARS-Cov2 auf einmal her?
Corona-Viren sind allgegenwärtig, sie befallen die verschiedensten Lebewesen (es gibt > 1500 verschiedene humanpathogene Viren, Corona ist nur ein Bruchteil davon). Wer nicht immunsupprimiert (abwehrgeschwächt) ist, kann eine der harmlosen Corona-Infektionen kaum von einer z.B. Rhinoviren-Infektion unterscheiden. Unser Immunsystem kämpft meist erfolgreich gegen Viren, aber manchmal sind die Viren schneller und nisten sich in Körperzellen ein, bevor sie eliminiert werden konnten.
RNA-Viren haben ein weniger stabiles Genom als wir, die Fehlerrate bei der Weitergabe des Erbmaterials an die Nachkommen ist ca. 10 000 fach höher (ca. 10-5 gegen ca. 10-9). Dabei entstehen (zufällig) auch Mutanten, die im Wettlauf mit dem Immunsystem einen Vorteil haben. Solche Mutanten breiten sich in der Natur dann bevorzugt aus.
Der nächste Verwandte zu den gegenwärtig kursierenden SARS-Viren ist ein in Fledermäusen gefundenes Virus. Das 2003 grassierende SARS-Cov ist genetisch weiter entfernt. Das heißt: das Fledermausvirus ist so mutiert, daß es Menschen befällt, wir sind ein Opfer der Coevolution zu einem (hauptsächlich) Lungenentzündungsvirus wie vor 17 Jahren.
2. Wie funktioniert Corona?
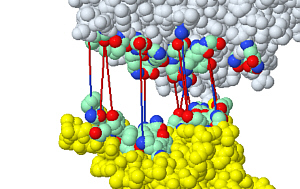
Viren an sich sind tot, sie haben keinerlei Metabolismus (Stoffwechsel). Zur Vermehrung brauchen sie Wirtszellen, deren Metabolismus sie kapern. Um in die Zellen zu kommen, müssen sie erst einmal andocken, dazu benutzen sie einen Rezeptor (das ist eine definierte Struktur auf der Oberfläche der Wirtszelle). Das Benutzen des Wirtsmetabolismus kann die infizierte Zelle so schädigen, daß sie stirbt.
Aus der Membran um das Innere der Coronaviren ragen die Spike-Proteine (das sind in der künstlerischen Darstellung die von der Virusoberfläche abstehenden Teile) heraus, mit deren Enden sie (im Fall von SARS-Corona) an ein Enzym andocken, das in unserem Körper an der Regulierung des Blutdrucks beteiligt ist (ACE2 = Angiotensin converting enzyme, kommt ziemlich überall im Körper vor). Die tatsächliche Form der Spikes ist in einer animierten 3D-Darstellung zu sehen. In der künstlerischen Darstellung erwecken die Spikes den Eindruck einer festen, starren Verankerung. Aus den Strukturdaten geht hervor, daß sie beweglich befestigt sind, deshalb können sie besser nach ihrem Andock-Opfer angeln.
3. Warum gibt es immer gefährlichere Varianten?
Eine Corona-Variante wird gefährlich, wenn die Bindung der Viren-Spikes an den Rezeptor so stark wird, daß ein untrainiertes Immunsystem nichts mehr ausrichten kann. Das Training erfolgt erst durch eine Impfung (oder durch eine überstandene Infektion). Ein Ausflug in die molekulare Darstellung zeigt den evolutionären Weg der Viren.
Corona-Viren mutieren unentwegt. Seit der ersten Cov2-Variante aus Wuhan gibt es unzählige weitere Varianten: Mutationen im Spike-Protein sind über das ganze Protein verteilt.
November 2021: Die Weltgesundheitsorganisation (WHO) teilt die Varianten in zu beobachtende (VOI) und gefährliche (VOC) ein. Hier die zugehörigen Mutationen im Spike-Protein: (die ursprüngliche Grafik stammt von der WHO-Webseite; in der Literatur gibt es weitere/andere Delta-Sequenzdaten. Strg + zum Vergrößern der Grafik)
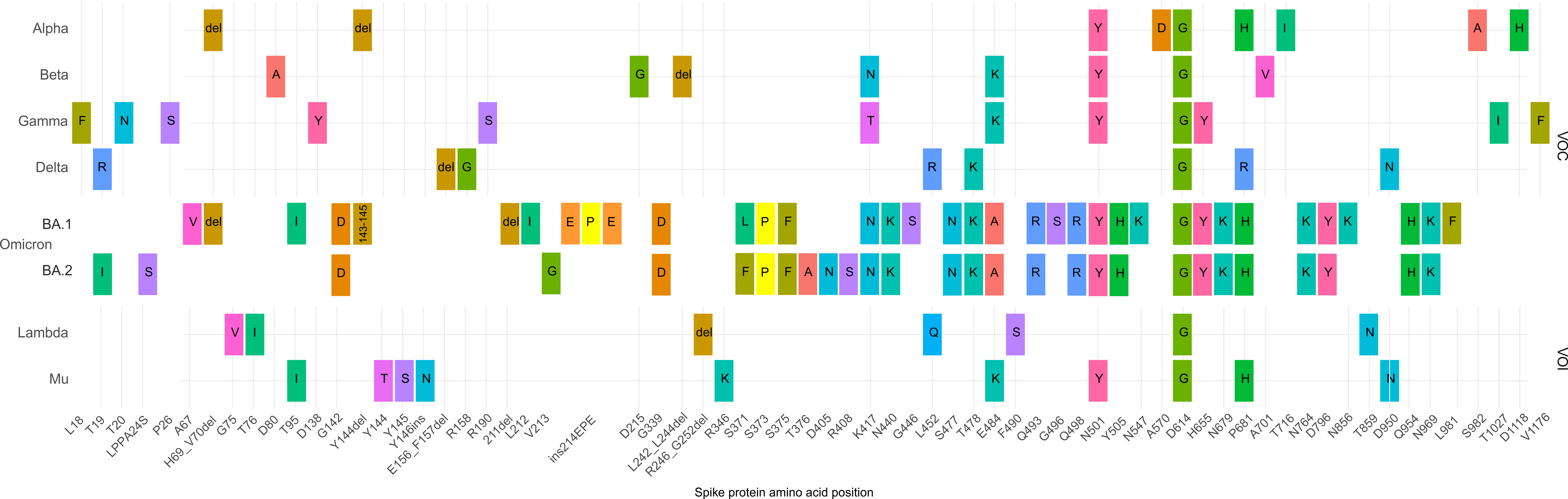
Die in die WHO-Grafik eingefügten Omicron-Daten stammen von https://github.com/cov-lineages/pango-designation/issues/343 und https://github.com/cov-lineages/pango-designation/issues/361 . Atomkoordinaten zur Darstellung des Omicron-Spike-Proteins gab es bis Dezember 2021 noch nicht. Die Positionen der mutierten Aminosäuren (und welche nicht geändert werden können) werden deshalb hier anhand der δ-Variante gezeigt (zum verbleibenden Impfschutz gegen Omikron s. U.).
Gesundheitspolitiker denken über eine Impfpflicht nach - angesichts der Mutationen im Spike-Protein erscheint es fraglich, ob die gegenwärtigen Vakzinen noch irgendeinen Schutz gegen Infektionen bieten können. Vor Zwangsimpfungen mit einem Impfstoff gegen ein seit zwei Jahren ausgestorbenes Virus sollte die Pharmaindustrie gesetzlich gezwungen werden, einen Impfstoff entsprechend aktuellem Pandemiegeschehen zu entwickeln (angeblich ist das auf der mRNA-Ebene doch ein Kinderspiel?).
Januar 2022: BioNTech testet klinisch einen Omikron-Impfstoff.
4. Medikamente gegen Corona
Eine Pille, eingenommen beim ersten Halskratzen, und Corona Ade. Schön wärs, aber darauf müssen wir wohl warten, bis Corona vorbei ist.
Aber was ist gegen die Vermehrung der Viren in unserem Körper überhaupt denkbar? Ansatzpunkte sind Besonderheiten im Virenmetabolismus, die in unserem Körper so nicht vorkommen und daher selektive Vergiftungen des Virus ermöglichen.
• Das Erbmaterial der Coronaviren ist einzelsträngige RNA (bei uns regiert doppelsträngige DNA). Im menschlichen Bauplan ist die Vermehrung einzelsträngiger RNA nicht vorgesehen, deshalb müssen die Viren ihre eigene RNA-Polymerase mitbringen. Auf dieser Ebene wird schon lange an Medikamenten geforscht, es gibt ja noch andere fiese RNA-Viren wie HIV oder Ebola. Was bei einem Virus hilft, muß nicht bei allen wirken: die RNA-Polymerasen haben jeweils ihre eigene Evolution hinter sich (wenn auch die eigentliche Funktion immer dieselbe ist).
• Zunächst sollten wir sehen, wie die RNA-Polymerase von Cov2 funktioniert. Der Wirkstoff Remdesivir hemmt die Aktivität der RNA-Polymerase und wurde bei Ebola-Infektionen angewendet.
Der Verlauf von SARS kann bei streng kontrollierter Anwendung von Remdesivir (RKI-Empfehlung: DOI 10.25646/6939.6) positiv beeinflußt werden. Hier ist der Mechanismus der Hemmwirkung gezeigt. Nichtbeachtung der Anwendungsempfehlungen führt zu einem Überwiegen von erheblichen Nebenwirkungen.
• Eine weitere Besonderheit ist die virale Proteinsynthese. In unserem Körper wird jedes Protein für sich hergestellt, mit einem ausgeklügelten Regulationsmechanismus zu dem jeweils aktuellen Bedarf. Das ist aufwendig, ist aber zur Anpassung an wechselnde Lebensumstände notwendig. Anders bei den Corona-Viren: Der Bauplan für die 16 Nicht-Struktur-Proteine steht fest, Regulation ist nicht nötig. Deshalb wird alles an einem Stück hergestellt und später in die benötigten Einzelteile zerlegt. Dazu wird allerdings eine spezielle Protease (Eiweiß spaltendes Enzym) benötigt, die die erforderlichen Spaltstellen genau kennt. Diese Protease bringen die Viren mit. Spezielle Funktionen bieten wieder Angriffspunkte für spezielle Hemmstoffe. Bei Infektionen mit Hepatitis C-Viren (HCV) und HIV hat Boceprevir geholfen, in Zellkulturen hat es auch die Vermehrung von SARS-Cov2 gehemmt. Klinische Studien an Menschen mit Covid-19 sind meines Wissens noch nicht veröffentlicht worden. Die Wirksamkeit gegenüber der SARS-Cov2-Protease konnte durch Strukturaufklärung gezeigt werden.
• Antikörper & Co.: Die natürliche Waffe gegen Infektionen sind in unserem Organismus Antikörper, produziert vom Immunsystem. Bei einer Cov2-Infektion ergibt sich ein Cocktail von Antikörpern gegen verschiedene Viren-Komponenten. Aus dem Blut von Corona-Überlebenden kann man die herausfischen. Das ist die letzte Rettung für todgeweihte Patienten, der ehemalige Präsident der USA glaubte nach Verabreichung von Antikörpern, SARS-Viren seien harmlos. So what. Die industrielle Herstellung von Antikörpern muß sich produktionsbeschränkt auf jeweils einen Typ konzentrieren (monoklonaler Antikörper). Besser ist zur Behandlung eine Mischung solcher Antikörper, um auch Mutanten des Virus zu erwischen. Die Wirkung eines effektiven Antikörpers wird hier gezeigt.
Komplette Antikörper (wie sie unser Immunsystem erzeugt) sind empfindliche Moleküle. Die Herstellung ist kompliziert und eine medizinische Verabreichung exorbitant teuer. Eine Suspension muß intravenös verabreicht werden, der Schutz hält nicht lange an. Also nur etwas für Extremfälle! Aber das Wirkungsprinzip ist genial: Maßgeschneiderte Moleküle blockieren lebenswichtige Funktionen der Viren. Kann man das im Reagenzglas mit stabilen Substanzen imitieren? Vorbeugendes Nasenspray gegen Corona? Anhand der Ergebnisse der Antikörper-Forschung sind neutralisierende Nanokörper entwickelt worden. Dabei hilft eine Besonderheit der Natur: Kamelartige Tiere produzieren einfacher gebaute Antikörper, die aber als Schutz genauso wirksam sind wie menschliche. Aus dem Serum von mit Cov2-infizierten Alpakas konnte der Bauplan für die Nanokörper (das sind nur die bindenden Anteile der Antikörper) gewonnen werden. Die lassen sich dann mit Bakterienkulturen herstellen (wie man es auch mit Humaninsulin zur Behandlung von Diabetes macht). Ein neutralisierender Nanokörper wird hier im Kampf gegen Corona gezeigt. Die Nanokörper haben es noch nicht bis in die Apotheke geschafft, die Forschung dazu ist noch ziemlich jung.
• Die Entwicklung von Medikamenten oder Antikörpern gegen RNA-Viren hat einen Haken. Alles wirkt nur solange, wie die Viren keine Escape-Mutanten entwickeln: Wenn die Zielstruktur des medizinischen Mittels zur Unkenntlichkeit verändert ist, kann man neu entwickeln. Menschliche Zielstrukturen sind wegen der viel kleineren Mutationsrate eventuell die besseren Kandidaten für Medikamente. Eine Forschergruppe hat sich dieses Problems mit einem globalen Ansatz angenommen.
In einer gezielteren Untersuchung hat man sich vorgenommen, den Bindeteil des ACE2-Rezeptors zu simulieren und damit die Binderegion des Spike-Proteins an der Initialreaktion zu hindern.
Dezember 2021: Ein Medikament auf dieser Basis (Ensovibep, https://doi.org/10.1101/2021.02.03.429164) steht vor der Zulassung.
• Wenn die offizielle Medizin nicht helfen kann, nützen irgendwelche Hausmittel? Bei mildem Verlauf ja - wie bei jedem Schnupfen: unbehandelt dauert er eine Woche, behandelt nur 7 Tage. Aber man fühlt sich vielleicht besser. Bei Versagen der Schulmedizin schwören viele auf die Traditionelle Chinesische Medizin (www.tcm.edu). Bei einer erst wenige Jahre andauernden Pandemie ist es mit der Tradition noch nicht weit her, aber man hat auch dort Rezepte.
September 2022: Tradition trifft auf Moderne - Datenbanken und Supercomputer finden aktive Inhaltsstoffe in Arzneipflanzen. Eine Untersuchung zu Süßholz / Lakritz sagt Medikamente voraus.
5. Impfen gegen Covid19
Solange keine akut oder vorbeugend wirksamen Medikamente gegen SARS (severe acute respiratory syndrome = schwere akute Atemwegserkrankung) verfügbar sind, bleibt nur eine Prophylaxe durch Impfung. Bei der Entwicklung eines Impfstoffes gegen Cov2 ist die Biologie der Spike-Proteine wichtig. Hier werden die biochemischen Grundlagen der Spike-Entwicklung gezeigt.
Impfen hat nicht nur einen medizinischen Aspekt. Die Impfstoffhersteller überbieten sich daher nicht mit der Preisgabe aller molekularen Details ihrer Produkte. Novavax setzt nicht auf mRNA oder (angeblich harmlose) Vektorviren zur Präsentation der Spikeproteine, sondern produziert ganze modifizierte Spikeproteine zur Impfung. Die Struktur dieser Impf-Spikes wurde publiziert.
Im April 2021 erschien auch eine Publikation von BioNTech & Co zu ihrer mRNA-Vakzine mit Strukturdaten (Spike + ACE2): https://doi.org/10.1038/s41586-021-03275-y . Wie bei Novavax beruht die Entwicklung auf dem ursprünglichen Wuhan-Virus.
Wie sich die Impfstoff-Entwicklungsstrategien der verschiedenen Hersteller auch bewähren: die Hauptsache ist der Effekt! Wir wissen nicht, wohin die Reise der Virusmutationen geht, und die Pharmaindustrie beschäftigt vielleicht nicht genug Spökenkieker. Bisher gibt es jedenfalls kaum eine Alternative zur Impfung.
Dezember 2021: Nach jüngsten (z.T. vorläufigen) Veröffentlichungen können die Eigenschaften der omicron-Coronaviren abgeschätzt werden. Die Auswirkungen auf den Immunschutz durch die inzwischen veralteten Vakzinen sind erheblich. Hier eine omicron-Coronavirus-Zusammenfassung. Vorab veröffentlichte Ergebnisse (https://doi.org/10.1101/2021.12.14.21267755) deuten auf die Notwendigkeit von Auffrischungs-Impfungen in zwei- bis dreimonatigen Abständen hin. Das bringt in Onkel Dagoberts Augen die goldenen Taler zum Leuchten!
Januar 2022: Strukturdaten für den Omikron-Stamm wurden veröffentlicht - Bindung an ACE2 und Effektivität von Antikörpern werden hier gezeigt.
Dänemark wird zur Zeit mit einer von B.1.1.529 (BA.1) abweichenden Variante überschwemmt (BA.2 gegenüber der zunächst grassierenden Variante), s. https://doi.org/10.1101/2022.01.28.2227004. Die Mutationsunterschiede sind wieder erheblich, s. https://github.com/cov-lineages/pango-designation/issues/361.
Mai 2022: The show goes on: Die nächsten Omikron-Varianten sind unterwegs (Ursprung wahrscheinlich wieder Südafrika). BA.4 und BA.5 infizieren auch von BA.1 genesene Patienten, also noch stärkere Immunflucht. Detaillierte Daten dazu: https://doi.org/10.1101/2022.04.29.222744777, https://doi.org/10.1101/2022.04.30.489997 und https://doi.org/10.1101/2022.05.26.4935397.
September 2022: Nun gibt es die Booster-Impfung mit einem Gemisch aus Wuhan- und Omikron BA.1-Spike-mRNA. Moderna reklamiert auch eine gewisse Wirkung gegen Omikron BA.5 (BA.1 ist wie Wuhan inzwischen ausgestorben). Ein BA.5-Impfstoff ist für später im Jahr angekündigt, es gibt dazu bisher nur Tierversuche (https://doi.org/10.1101/2022.09.21.508818). Wie spezifisch muß ein Impfstoff sein, damit er nicht nur eine Hospitalisierung, sondern von vorneweg eine Infektion verhindert? Die Grafik zeigt die Aminosäuretausche in der Rezeptorbinde-Domäne der Spike-Proteine, in dem Ausschnitt des Cluster1-Bereiches für neutralisierende Antkörper.
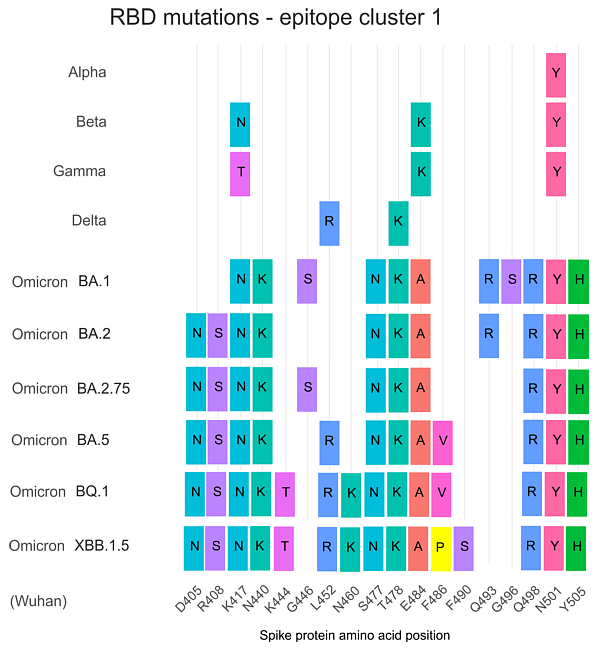
Es gibt fünf Unterschiede der Aminosäuretausche zwischen BA.1 und BA.5 - bei Impfung mit BA.1 ist die viel schwächere Antikörperwirkung gegen BA.5 kein Wunder. Aber immer noch besser als ein reiner Wuhan-Booster! Wer sich wirklich vor einer Omikron BA.5-Infektion schützen will, sollte auf den dafür geeigneten Impfstoff warten.
Oktober 2022: Für Auffrischimpfungen ist nun ein BA.5-adaptierter Impfstoff verfügbar („Comirnaty Original/Omicron BA.4-5“). Wahrscheinlich aus Zulassungsgründen muß die alte Wuhan-mRNA beigemischt werden; Grundimmunisierungen sind weiterhin nur mit der veralteten Vakzine zulässig. Der BA.5-Abkömmling BQ.1 (und 1.1) hat zwei weitere Aminosäuretausche im Epitop-Cluster 1.
BA.5 und BQ.1 sind nicht das Ende: Es gibt viele mutierte Nachkommen, die sich in der Bevölkerung verteilen. In den Wochenberichten zu COVID-19 veröffentlichte das RKI die in Deutschland gefundenen Varianten mit ihren prozentualen Verteilungen. Seit Sommer 2023 ist Corona nur noch eine Unterabteilung im Wochenbericht der Arbeitsgemeinschaft Influenza des RKI. Erfasst werden ärztlich behandelte Akute Respiratorische Erkrankungen (ARE-Wochenbericht). Corona hat im Juni 2023 daran nur noch einen Anteil von ca. 2%.
Januar 2023: Die nächste Omicron-Hybridvariante mit zusätzlichen Immunflucht-Mutationen ist bereit, das Infektionsgeschehen zu übernehmen: XBB.1.5 (s. Epitop-Cluster oben). Biontech hat im Juni 2023 einen Antrag auf Zulassung eines XBB-Impfstoffes gestellt.
September 2023: Ein an XBB.1.5 angepaßter Impfstoff steht zur Verfügung.
6. Rette sich, wer kann
Eine Corona-Infektion bekommen wir nur, wenn Viren in unseren Körper eindringen. Und wenn kein Immunschutz vorliegt. Solange also keine zwei Monate nach der zweiten Impfdosis vergangen sind (manche reden von zwei Wochen oder kommen gar mit einer Dosis aus), hilft nur, keine mit Viren angereicherte Aerosole einzuatmen oder mit irgendwelchen anderen Körperausscheidungen möglicherweise infizierter Organismen (Fledermäuse, Mitmenschen, Zoo-Raubkatzen, andere Haustiere) in Kontakt zu kommen. Konflikte für Berufstätige und psychische Probleme in freiwilliger Isolierhaft Befindlicher sind vorprogrammiert. Trotzdem: Abstand halten! Jede Impfdosis muß produziert, geprüft, abgefüllt, mit bürokratischer Akribie protokolliert und mit ausgeklügelter Logistik verteilt werden, und das alleine in Deutschland über 150 Millionen mal. Wie lange dauert das? Wenn wir für jede einzelne Dosis eine Minute für den ganzen Vorgang rechnen, ergibt sich eine Dauer bis zur letzten Dosis von 150 000 000:60:24 = 10 417 Tagen oder 28 ½ Jahren (bei rund um die Uhr-Arbeit). Solange wollen wir nicht warten - die Pharmaindustrie muß sich also gehörig sputen, und die Bürokraten auch. Letzte Zeitungsnachricht im Sommer: es wird alle 0,6 Sekunden in Deutschland jemand geimpft. Das läßt hoffen.
This page in English